THYROID-LIT. 50966
Outcome of parathyroid function after total thyroidectomy when calcium supplementation is administered routinely versus exclusively to symptomatic patients: a prospective randomized clinical trial.
Li, Z.; Fei, Y.; Li, Z.; wie, T.; Zhu, J.; Su, A.
(Dept. of Thyroid & Parathyroid Surgery, West China; Hospital, Sichuan University, Chengdu, Sichuan, China; Laboratory of thyroid and parathyroid disease, Frontiers Science, Center for Disease-related Molecular Network, West China; Hospital, Sichuan University, Chengdu, Sichuan, China)
Endocrine 75: 583-592 (2022)
Der Hypoparathyreoidismus stellt eine der wesentlichen Komplikationen einer Thyreoidektomie dar. Häufig ist er passager, kann aber auch persistieren. In der Literatur finden sich Angaben für einen passageren Hypoparathyreoidismus von 19 bis 38 % und für einen permanenten Hypoparathyreoidismus von 0 bis 3 %.
Mehrere Publikationen gingen der Frage nach, inwieweit eine routinemäßige Vitamin-D- und Kalziumsupplementierung die Inzidenz einer postoperativen Hypokalzämie reduzieren kann. Andere Verfasser warnten vor einer Übertherapie sowie davor, dass hierdurch die Erholung der Nebenschilddrüsen blockiert werden könnte.
Hier berichten die Autoren über eine randomisierte und prospektive Studie, in der sie eine routinemäßige Gabe von Kalzium und Vitamin D vergleichen mit einer Verabreichung nur bei Patienten, die klinische Symptome eines Hypoparathyreoidismus aufwiesen.
Eingeschlossen wurden 203 Patienten mit einem Hypoparathyreoidismus nach Thyreoidektomie (Parathormon (PTH) < 1,6 pmol/l; Normbereich 1,6–6,9 pmol/l), gemessen am ersten postoperativen Tag (POD1). Die Patienten erhielten bei Auftreten von Symptomen 1500 mg Calciumcarbonat drei- bis viermal täglich sowie 0,25 µg Calcitriol zweimal täglich für drei Tage (Gruppe A; n = 99). Dann wurde eine Dosisreduktion vorgenommen. Die zweite Gruppe (Gruppe B; n = 104) erhielt routinemäßig dieselben Dosierungen für einen Monat. Primäres Studienziel war die Häufigkeit eines lang anhaltenden Hypoparathyreoidismus. Sekundärziele waren Risikofaktoren hierfür und die Inzidenz einer symptomatischen Hypokalzämie in den beiden Gruppen.
Das Alter (Median) betrug 41 Jahre (Bereich 19–78 Jahre). Das Verhältnis Frauen : Männer lag bei 3,5 : 1. PTH war einen Monat post operationem („POM1“) in Gruppe A signifikant höher als in Gruppe B: 3,34 vs. 2,92 pmol/l (p = 0,021). Nach drei und sechs Monaten unterschied sich PTH zwischen den Gruppen nicht. In beiden Gruppen war PTH einen Monat nach der Operation signifikant niedriger als der präoperative Wert. Er erholte sich aber in Gruppe B schneller als in Gruppe A (siehe Abbildung).
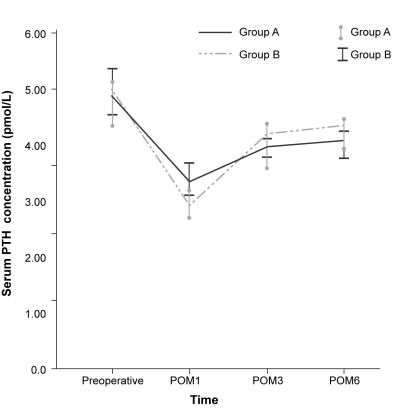
Die Inzidenz eines langwierigen Hypoparathyreoidismus (d. h. ein Hypoparathyreoidismus, der länger als einen Monat nach der Operation noch bestand) war zwischen beiden Gruppen nicht signifikant unterschiedlich: 11/99 Patienten in Gruppe A und 17/104 Patienten in Gruppe B (p = 0,28). Auch nach drei und sechs Monaten war die Rate eines Hypoparathyreoidismus nicht zwischen beiden Gruppen verschieden. Die Inzidenz eines symptomatischen Hypoparathyreoidismus war signifikant niedriger in Gruppe B als in Gruppe A: 26,92 vs. 42,42 % (p = 0,02). Ein länger anhaltender Hypoparathyreoidismus war häufiger bei Frauen als bei Männern anzutreffen (16,5 vs. 4,4 %; p = 0,039). PTH am ersten postoperativen Tag (POD1) war signifikant niedriger bei Patienten, die einen länger bestehenden Hypoparathyreoidismus entwickelten, als bei Patienten, die nach einem Monat eine normale Nebenschilddrüsenfunktion aufwiesen (0,58 pmol/l vs 0,77 pmol/l; p < 0,001). Alter, BMI, Blutverlust oder Komplikationen der Operation, Ausmaß der Operation, Darstellung der Nebenschilddrüsen sowie weitere Faktoren hatten keinen Einfluss auf eine länger bestehenden Hypoparathyreoidismus.
Die Verfasser kommen zu dem Schluss, dass eine routinemäßige Kalzium- und Vitamin-D-Supplementierung die postoperative Hypokalzämie-Rate reduziert. Die Verabreichung nur bei symptomatischen Patienten hat dieselben Effekte auf einen länger bestehenden Hypoparathyreoidismus. Besonderes Augenmerk sollte auf Patientinnen mit hohem präoperativem Kalziumwert und Patienten mit niedrigem PTH am ersten postoperativen Tag gerichtet werden, da hier ein höheres Risiko eines länger bestehenden Hypoparathyreoidismus besteht.
Letzte Aktualisierung: 20.07.2022










.jpg 767w, /dam/jcr:81e7bab5-e57d-4702-94bd-ecf4c7aadc8f/10_4235_0033_Joppen_500%20(1).jpg 1200w)











